Nos dias atuais tem se debatido muito sobre a questão do trigo. O trigo é umas das principais fontes de glúten e o alimento mais consumido. Muitas vezes aparece o questionamento como os alimentos naturais podem causar problemas para o ser humano? Um alimento que é consumo há séculos e agora está desenfreadamente sendo citado como vilão. Para explicar esse questionamento quero compartilhar uma pesquisa feita sobre o trigo e a relação com o nosso organismo.
O trigo que consumimos hoje não é o mesmo que nossos antepassados consumiam. Nas últimas décadas o trigo foi o alimento que mais sofreu alterações genéticas, e é a maior fonte de carboidrato em todo o mundo. O aprimoramento genético tem como objetivo melhoria das características do alimento e aumento na produtividade, mas também trouxe com alguns efeitos com toda essa mudança.
Transformação genética do Trigo
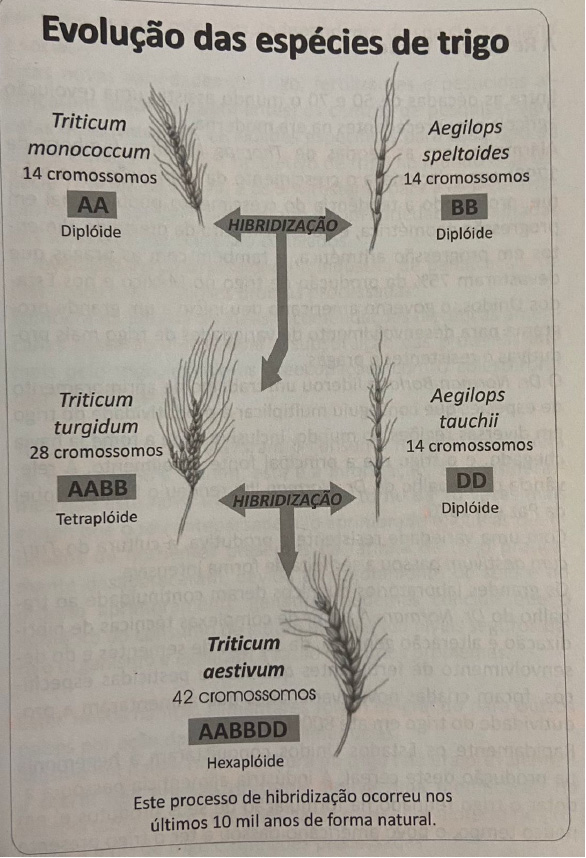
A espécie de trigo mais antiga é a Triticum urartu ou triticum monococcum. É uma espécie Diplóide, possui 2 conjuntos de 7 cromossomos (genoma AA).
Cerca de 8.500 anos atrás esta espécie sofreu uma hibridização natural com outra gramínea silvestre do gênero Aegilops speltoides, resultando em um trigo híbrido mais fértil e com mais grãos. Uma espécie tetraplóide, possui 2 conjunto de 7 cromossomos do Triticum urartu mais 2 conjuntos de 7 cromossomos da espécie Aegilops speltoides, com 28 cromossomos(genoma AABB). Esta espécie foi chamada de Triticum turgidum. A última espécie de trigo sofreu uma bibridização com outra gramínea Aegilops tauchii (doadora do genoma D), resultando no Triticum aestivum, uma espécie hexaplóide (AABBDD). Esta espécie é a base do trigo que consumimos hoje. Para entender melhor a explicação, veja uma a evolução do trigo na imagem abaixo.
Revolução Verde
O Dr. Norman Borlang desenvolveu um trabalho de aprimoramento de espécies e conseguiu multiplicar a produtividade do trigo. A revelação desse trabalho lhe render o Prêmio Nobel da paz em 1970. Seu trabalho foi com o intuito de melhorar a resistência do trigo contra pragas, melhorar e aumentar a produção. Com esse novo projeto, a cultura do Triticum aestivum passou a ser feita de forma intensa.
A partir das descobertas do Dr. Norman, grandes laboratórios deram continuidade ao seu trabalho. Técnicas complexas de hibridização e alteração genética, seleção de sementes, desenvolvimento de fertilizantes químicos e pesticidas específicos, a produção de trigo teve um aumento de 800%.
Devido as mudanças sofridas pelo trigo nos últimos tempos e a grande oferta de trigo na alimentação, podemos entender a razão de tantos problemas na saúde com o consumo do trigo. A variedade moderna de trigo expressa maiores quantidades de gliadina, proteína associada a Doença Celíaca e outros distúrbios imunológicos.
O glúten
O glúten é um termo aplicado a uma família de proteínas. Essas proteínas responsáveis pelas manifestações de sensibilidade ao glúten incluem, gliadina (trigo), secalina (centeio) e hordeína (cevada). Na aveia, é a avidina (sem ação na manifestação de sensibilidade ao glúten), porém ela pode ser contaminada pela gliadina durante plantio ou produção.
A gliadina é composta por uma cadeia de aminoácidos, assim como todas as proteínas, porém a gliadina é uma proteína mais difícil de fazer digestão e isso é um grande problema. Nosso organismo só consegue absorver as proteínas quebradas, como aminoácidos. Para quebrar as ligações dos aminoácidos que formam as proteínas precisamos de enzimas específicas. A gliadina existe uma quantidade muito grande de glutamina e prolina entre os aminoácidos. Embora esses dois aminoácidos apresentem muitos benefícios ao nosso organismo, é muito difícil fazer a quebra das suas ligações, principalmente a prolina. Esse fato faz com que várias proteínas não consigam ser quebradas ficando um pedaço maior de proteína, onde não corpo não consegue absorver e entende como um agressor podendo provocar várias reações. O destaque é para os alimentos que contém a prolina e glutamina, sendo a gliadina, o trigo.
* Glutamina – entenda mais sobre esse aminoácido no blog: https://karinevincenzi.com.br/bcaa-e-glutamina/
Distúrbios relacionados ao glúten
A ingestão de glúten é considerada o desencadeador de Distúrbios Relacionados ao Glúten (DRG). Na DRG, a dieta sem glúten é o principal, eficaz e, ainda assim, o único método de tratamento. Quando falamos em glúten hoje temos vários tipos de quadros clínicos relacionados e quero aqui explicar um pouco sobre cada um deles para que entenda a diferença.
Distúrbios Relacionados ao Glúten (GRDs):
- Doença Celíaca (DC),
- Alergia ao trigo (AT) e,
- Sensibilidade ao glúten não celíaco (SGNC).
A DC é uma doença crônica autoimune que ocorre em indivíduos geneticamente suscetíveis com genótipos HLA-DQ2 e/ou HLA-DQ8. A DC é caracterizada pela intolerância à ingestão de glúten, contido em cereais como cevada, centeio, trigo e malte e, pela presença de anticorpos sorológicos específicos, tais como: IgA anti-transglutaminase tecidual, IgA anti-endomísio e IgG anti-peptídeos de gliadina desamidados.
Até o momento, DC e AT constituem as entidades mais conhecidas e estudadas, que são mediadas pelo sistema imunológico. AT – classificada como uma alergia alimentar clássica é induzida pela ingestão de trigo (não apenas glúten) que leva à hipersensibilidade tipo I e tipo IV. O papel crucial no distúrbio AT é desempenhado pelas imunoglobulinas IgE.
Conheça as hipersensibilidades
As hipersensibilidades são classificadas em: Tipos I, II, III (mediados por anticorpos) e IV (mediado por células T e macrófagos).
TIPO I – Imediata ou Anafilática: Geralmente ocorrem em 20 a 30 minutos após a exposição. Resultam da síntese de IgE específica.
TIPO II – Anticorpos Citotóxicos: Mediada por anticorpos, onde nesse tipo de reação, os anticorpos IgG e IgM são autoimunes e ligam-se a antígenos.
TIPO III – Complexos Imunes: Mediada por complexos imunes. Deposição de complexos imunológicos, o que resulta em ativação do complemento e inflamação.
TIPO IV – Tardia: Podem levar mais de 12 horas para ocorrer. Esta reação é caracterizada pela chegada ao foco inflamatório de um grande número de linfócitos específicos para o antígeno, produção de mediadores e atração de fagócitos. O termo “sensibilidade ao trigo não celíaco” (SGNC) tem sido um tema de interesse nos últimos anos. Essa tendência está associada a um grande número de estudos sobre a síndrome. O termo SGNC é mais adequado por causa de outros componentes além do glúten, que podem contribuir para sintomas intestinais e extra-intestinais. SGNC é uma condição caracterizada por manifestações clínicas e patológicas, relacionadas à ingestão de glúten em indivíduos nos quais DC e AT foram excluídos.
| DOENÇA CELÍACA (DC) | ALERGIA AO TRIGO (AT) | SENSIBILIDADE AO GLÚTEN NÃO CELÍACO (SGNC) | |
| CARACTERÍSTICA | Doença autoimune, caracterizada pela inflamação no intestino delgado. Ocorre em indivíduos geneticamente suscetíveis com genótipos HLA-DQ2 e/ou HLA-DQ8. | Definida como uma reação imunológica adversa às proteínas do trigo. Os anticorpos IgE desempenham um papel central na patogênese dessa doença. | Caracterizada por manifestações clínicas e patológicas, relacionadas à ingestão de glúten em indivíduos nos quais DC e AT foram excluídos. Resposta imune inespecífica. |
| SINTOMAS | Diarreia, desconfortos gastrointestinais, inchaço, perda de peso, fadiga, prisão de ventre, excesso de gases, Clínico: anemia, osteoporose, distúrbios neurológicos. | Intestinais: dor abdominal, diarreia, prisão de ventre, excesso de gases. Pele: coceira, bolhas, urticária alérgica, eczema. Respiratório: asma ocupacional, rinite. Outros: dores de cabeça, dores musculares, falta de apetite, anemia. | Distensão abdominal, desconforto e dor abdominal, diarreia e flatulência. Cansaço, mente confusa, dor de cabeça e ansiedade. |
| EXAMES | Diagnóstico médico através de exame de sangue, biópsia do intestino. IgA anti-transglutaminase tecidual (tTG), IgA anti-endomísio (EMA) e IgG anti-peptídeos de gliadina desamidados (DPG). | Exame de sangue e pele IgE, específicos contra trigo e gliadina. | Antigliadina IgA/IgG em 50% dos casos. Normalmente, o diagnóstico é baseado em critérios de exclusão; uma dieta de eliminação de alimentos que contêm glúten seguida de um teste de provocação aberto é mais frequentemente usada para avaliar se a saúde melhora com a eliminação ou redução do glúten da dieta do paciente. |
| TRATAMENTO | Não tem cura, mas é tratada com dieta rigorosa de exclusão do glúten. | Não tem cura, mas é tratada com dieta rigorosa de exclusão do glúten. | Exclusão de glúten, ATIs e FODMAPs. |
| COMPLICAÇÕES | Se não tratada pode desencadear infertilidade, linfoma e tumores no intestino. | Pode levar à anafilaxia e à morte. | Desnutrição, infertilidade, problemas neurológicos. |
As proteínas do glúten são caracterizadas por alto teor de prolina e glutamina, além de serem resistentes a enzimas proteolíticas do trato gastrointestinal. Em alguns indivíduos, esses peptídeos podem cruzar a barreira epitelial e ativar o sistema imunológico: desencadear uma resposta alérgica (AT) ou autoimune (DC). A digestão incompleta leva a alterações significativas no intestino humano e causa sintomas intestinais ou extra-intestinais (citados na tabela acima). A gliadina e outras proteínas do glúten estimulam as células T. Alguns autores sugeriram que inibidores de amilase-tripsina (ATIs) e oligo-, di- e monossacarídeos e polióis fermentáveis (FODMAPs) podem estar associados à SGNC.
ATIs – Inibidores de Amilase-Tripsina
ATIs são proteínas de albumina encontradas no trigo, representando até 4% do total de proteínas em grãos. Eles são altamente resistentes às proteases intestinais e podem induzir a liberação de citocinas pró-inflamatórias de monócitos, macrófagos e células dendríticas através da ativação de um receptor toll-like-4 em pacientes com DC e SGNC. ATIs podem provocar ativação de células imunes inatas e inflamação intestinal.
FODMAPs – Fermentáveis, Oligossacarídeos, Dissacarídeos, Monossacarídeos E Polióis.
FODMAPs são açúcares de cadeia curta com menos de 10 átomos de carbono na molécula. A atenção dos cientistas nos últimos anos foi atraída para a contribuição potencial dos FODMAPS para a patogênese de distúrbios gastrointestinais. As formas mais prevalentes de FODMAP incluem: frutooligossacarídeos (FOS), galactooligossacarídeos (GOS), lactose, frutose, polióis, sorbitol e manitol.
Os compostos pertencentes ao grupo FODMAP não são digeridos nem absorvidos no trato gastrointestinal. Eles têm um forte efeito osmótico e sofrem rápida fermentação no intestino, resultando em liquefação intestinal, produção excessiva de gases, inchaço e dor. Eles podem causar ou exacerbar sintomas em pacientes suscetíveis com doença inflamatória intestinal e síndrome do intestino irritável (SII).
Síndrome do Intestino Irritável – entenda mais sobre no blog: https://karinevincenzi.com.br/sindrome-intestino-irritavel/
Abaixo segue uma tabela de alimentos fontes de FODMAPs, onde no caso devemos preferir o que contém baixo teor de FODMAPs e evitar os com alto teor.


Epidemiologia das doenças relacionadas ao glúten
A morbidade da DC, com base em resultados sorológicos, é estimada em 1,1% a 1,7% em todo o mundo. A AT entre crianças ocorre com uma frequência de 0,4–9%. Devido à ausência de marcadores diagnósticos e estudos populacionais, a prevalência da SGNC não está bem estabelecida. Segundo vários autores, a prevalência da SGNC é de 0,6% a 13% da população em geral. A SGNC foi relatada com mais frequência entre mulheres.
Intestino e glúten: segundo cérebro
O intestino é o principal órgão afetado pelo consumo do glúten, sofrendo com alterações como, inflamação locais e alteração da permeabilidade da mucosa. Essas alterações podem afetar a absorção de micronutrientes e facilita a passagem de LPS. O LPS é o lipopolissacarídeo é um componente da membrana de bactérias gram-negativas, responsáveis pelo aumento da secreção de moléculas pró-inflamatórios.
O intestino apresenta múltiplas funções para nosso organismo, a mucosa intestinal também é produtora de vários hormônios, enzimas, neurotransmissores e células de defesa, a ingestão do glúten também pode afetar a produção desses marcadores.
As proteínas do glúten além de serem resistentes à quebras enzimáticas do trato gastrointestinal, em alguns indivíduos, essas proteínas não degradadas podem cruzar a barreira epitelial e ativar o sistema imunológico: desencadeando uma resposta alérgica ou autoimune. A digestão incompleta leva a alterações significativas no intestino humano e causa sintomas intestinais ou extra-intestinais. A gliadina e outras proteínas do glúten estimulam as células T, responsáveis pelo quadro inflamatório. O glúten afeta tanto a permeabilidade intestinal quanto a inflamação. Hoje em dia, a dieta sem glúten se torna a melhor alternativa de pessoas saudáveis que buscam emagrecimento devido ao receio de um quadro inflamatório em seu organismo. Está na moda e é promovida por muitas celebridades uma dieta sem glúten, exibindo o emagrecimento e saúde em resposta á essa dieta. Muitas pessoas acabam adotando esse perfil alimentar sem precisar clinicamente. Em 2016, foram gastos cerca de 15,5 mil milhões de dólares na venda de alimentos sem glúten. Esse valor é mais que o dobro do de 2011.
Reflexão
A dieta sem glúten é um caminho para diminuir a inflamação no paciente, mas nem todo mundo precisa e deve passar pela mesma conduta. Uma pessoa com quadro clínico ao glúten tem uma necessidade diferente de quem só precisa desinflamar. Busque um profissional especialista para lhe ajudar a conduzir a sua saúde.
REFERÊNCIAS
CARREIORO, D. Glúten: toxicidade, reações e sintomas. 1 edição. São Paulo: Editora Vida e Consciência Ltda, 2013.
ROSZKOWASKA, A. et al. Non-Celiac Gluten Sensitivity: A Review. Medicina. v. 66, n. 6, 2019.
J Intern Med. 2019 Nov;286(5):490-502.
J Hum Nutr Diet. 2016 Oct;29(5):549-75 4. J Gastroenterol Hepatol. 2018 Feb;33(2):365-374
International Journal of Molecular Medicine, 29, 723-731.
J Gastroenterol Hepatol. 2017 Mar;32 Suppl 1:53-61 7. J. Pediatr. (Rio J.), Porto Alegre, v. 95, n. 6, p. 642-656.
Sapone A, Bai JC, Ciacci C, Dolinsek J, Green PH, Hadjivassiliou M, Kaukinen K, Rostami K, Sanders DS, Schumann M, Ullrich R, Villalta D, Volta U, Catassi C, Fasano A. Spectrum of gluten-related disorders: consensus on new nomenclature and classification. BMC Med. 2012 Feb 7;10:13. doi: 10.1186/1741-7015-10-13.